记者今日从广东医科大学顺德妇女儿童医院(顺德区妇幼保健院)了解到,近日,该院多学科团队共同完成了顺德首例高难度新生儿先天性食管闭锁伴气管食管瘘(Gross Ⅲ型)胸腔镜微创根治手术。一名出生仅3天的小患儿因食管“断流”、气管“错搭”命悬一线,由新生儿科、小儿外科、麻醉科等多学科组成“生命竞速天团”,突破技术极限实现“教科书级”救治。
2月11日,在该院的新生儿科内,一通来自外院的紧急电话响起。一个新生儿突发严重呛奶伴随痰鸣,因住院期间留置胃管失败,且疑似合并气道及食道畸形,随即该院出车争分夺秒将患儿接回。
当转运暖箱冲进医院时,医院的新生儿科专家团队已经严阵以待。在诊断过程中,消化道造影、CT造影显示惊人真相:宝宝的食管像被剪断的吸管,食管并没有与胃相通,更可怕的是食管和气管之间还错误搭了条“违章通道”。据悉,该新生儿最终确诊为相对罕见患有食管闭锁伴气管食管瘘(Gross Ⅲ型)。面对患儿危急的情况,医院的医疗团队开启了与时间赛跑的生死时速“拉锯战”。
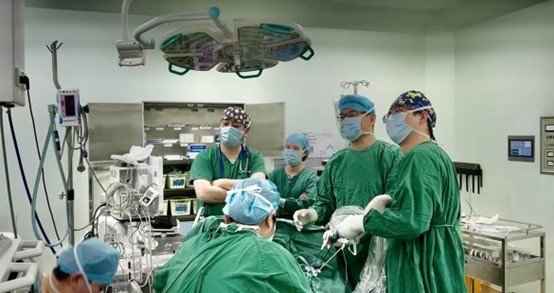
医生争分夺秒对患儿进行救治
此次手术,堪称“刀尖上的舞蹈”。新生儿的食管与气管发育尚未完善,患儿胸腔仅拳头大小,手术操作空间极为狭小,医生需在毫米级的狭小空间内操作,对器械和操作精度要求极高;加之新生儿免疫系统薄弱,术后感染风险大增,任何一点微小失误都可能危及生命。
麻醉科还面临“珠峰级”难题,挑战实现自主呼吸下精准控场。面对新生儿各器官系统代偿能力有限、麻醉潜在风险的挑战,麻醉团队采用国际前沿的七氟烷浓度递增诱导技术,在纤支镜精确定位下,于保留自主呼吸状态下完成了胸腔镜手术,为手术创造“黄金窗口期”。
该院的小儿外科精准聚焦,争分夺秒打赢食管“重塑战”。据悉,患儿确诊后,该院小儿外科专家立即联合多科室专家(新生儿科、麻醉科、重症监护等)进行会诊,制定了详细手术方案。在重大血管、神经众多且微小的操作空间内,医生用娴熟手术技巧避免术中出血、组织副损伤等风险,修复了食管闭锁伴气管食管瘘,完成了兼具复杂性和高风险性的先天性食管闭锁手术。
术后,新生儿科的医护也迅速响应,牵头组织科室精英医护团队担起关键的护理与康复工作,以“术后呼吸道管理-管道护理-体位管理-营养支持”四大关卡为攻坚重点,全力为患儿术后康复保驾护航。经护理人员定时轻柔拍背助排痰、严控呼吸机温湿度,术后第8天成功撤机。此外,护理团队24小时紧盯每项恢复指标,对小宝生命体征进行持续、精准的监测,以精细化护理守护“生命通道”安全。从静脉营养液到第一口母乳的珍贵跨越,历时9天实现营养“通关”,让宝宝从“点滴续命”到自主吮吸完成质的飞跃。
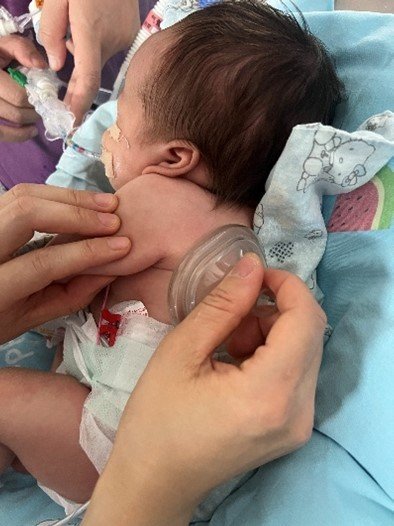
该院医护悉心呵护患儿
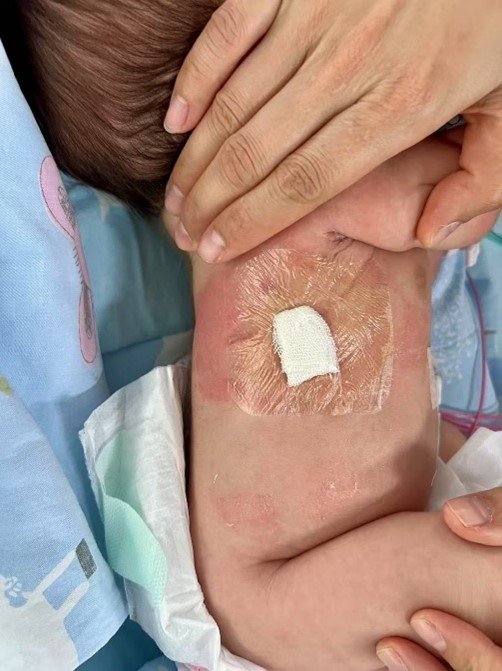
微创术后患儿恢复良好
据了解,在新生儿科、麻醉科、小儿外科、儿童重症医学科及影像科等多学科的专家们努力下,术后患儿食管吻合情况良好并逐渐恢复吞咽功能。
值得一提的是,此次毫米级手术技术、精准麻醉方案及全面护理策略不仅为患儿带来了生命的希望,也标志着该院在新生儿复杂结构畸形微创治疗领域取得了一次重大突破。
科普时间:何为先天性食道闭锁?
目前,先天性食道闭锁发病率约为1/4500~1/3000,虽然不算常见,但对新生儿的生命有严重威胁。
根据食管闭锁的部位以及是否并有食管气管瘘,先天性食管闭锁可分为五种类型。孩子可表现为唾液不能下咽,从而反流入口腔,导致新生儿出生后即出现流涎、吐白沫等症状。由于食道闭锁,乳汁无法正常进入胃内,会溢流入呼吸道,引起呛咳、呕吐,并且会出现呼吸困难和发绀(口唇、指甲青紫)等现象。胃液经食管气管瘘反流入呼吸道,容易引发吸入性肺炎,导致肺部感染。
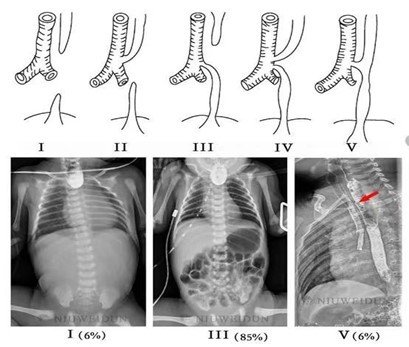
Ⅲ型最常见的,占85%-90%。此型为食管上端形成盲袋,食管下端与气管呈端侧相通形成食管气管瘘
文/广州日报新花城记者:黄子宁 通讯员:黄欣英
图/院方提供
广州日报新花城编辑:何波





